Kinder und Jugendliche mit Lupus
Tritt eine Erkrankung an systemischem Lupus Erythematodes (SLE) im Kindes- oder Jugendalter auf, spricht man von „jSLE“ (juveniler/jugendlicher SLE) oder „cSLE“ (childhood onset/im Kindesalter beginnender SLE). Es ist, mit einigen Besonderheiten und Unterschieden, dieselbe Erkrankung. Kinder sind jedoch keine kleinen Erwachsenen und auch der Lupus ändert sein Bild – je später er auftritt, desto mehr ist er wie ein „Erwachsenen-Lupus“. Das gilt für die Ursachen und für den Verlauf. In jedem Alter und jedem Stadium ist das Therapieziel dasselbe: den Lupus so gut wie möglich und dauerhaft beruhigen, um die beteiligten Organe zu schützen und die Lebensqualität der Betroffenen zu optimieren.
jSLE – Häufigkeit, Ursachen und Geschlechterverteilung
Etwa 10-20 % aller Lupus-Erkrankungen beginnen bereits im Kindes- und Jugendalter. Über alle Altersstufen hinweg ist das Erkrankungs-Risiko höher bei Menschen mit afrikanischem, asiatischem oder hispanischem ethnischen Hintergrund. Sie neigen dazu, den Lupus früher zu entwickeln und eine schwerere und aktivere Erkrankung auszubilden. In Deutschland gibt es schätzungsweise zwischen 700 und 1400 Kinder und Jugendliche mit Lupus. Damit gilt der jSLE hierzulande als selten. Ein Erkrankungsbeginn vor dem 5. Geburtstag ist extrem selten, die meisten jungen Patient*innen erkranken zwischen 12 und 14 Jahren. Während das Geschlechter-Verhältnis (weiblich/männlich) jSLE-Betroffener im jungen Kindesalter noch 1:1 beträgt, verschiebt es sich mit zunehmendem Alter in Richtung der Mädchen. Beginnt der Lupus um die Pubertät, erkranken vier- bis fünfmal mehr Mädchen als Jungen. Nach der Pubertät entspricht das Verhältnis mit 9-10:1 dem der erwachsenen Lupus-Betroffenen.
Das gibt einen Hinweis darauf, dass sich die Ursachen der Erkrankung im Lauf des Lebens verändern – je früher der SLE beginnt, desto häufiger spielen genetische Faktoren eine Rolle – und dass beim Lupus die Hormone eine relevante Rolle spielen.
Entstehung des jSLE noch nicht ganz entschlüsselt – wie bei Erwachsenen
Als eine wesentliche Ursache wird eine genetische Veranlagung angesehen, aber Lupus ist keine klassische Erbkrankheit. Es gibt eine gewisse familiäre Häufung beim Lupus. Bei eineiigen Zwillingen, die genetisch identisch sind, erkranken jedoch nur in 20-40 % der Fälle beide an Lupus. Insofern wird davon ausgegangen, dass es zwar eine genetische Komponente gibt, die Krankheit aber nur ausbricht, wenn weitere Faktoren hinzukommen. Dazu gehören Umwelteinflüsse, der Lebensstil, hormonelle Faktoren, Infektionen sowie UV-Strahlung.

Nicht selten tritt der Lupus nach einem sonnenreichen Urlaub zum ersten Mal auf.
Bei den meisten Menschen sind die individuellen genetischen Faktoren nicht stark genug, die Erkrankung auszulösen. Sie sind eher ein Schlüsselfaktor oder eine Grundvoraussetzung der SLE-Entstehung. Eine gewisse Ausnahme stellen dabei sehr jung erkrankte Kinder dar, denn hier wurden diverse genetische Mutationen auf unterschiedlichen Genen nachgewiesen, die einen frühen Lupus-Ausbruch auslösen können.
jSLE - Besonderheiten in Verlauf und Organbeteiligungen
Das Wesen des SLE ist bei Kindern und Jugendlichen dasselbe wie bei Erwachsenen: Die gebildeten Autoantikörper lösen in den betroffenen Organen Entzündungsreaktionen aus, die zu Krankheitsschüben führen können. Die Beschwerden hängen von den beteiligten Organen ab. Hinzu kommen Allgemeinsymptome wie eine oft stark einschränkende Müdigkeit. Zur Behandlung der Krankheitsaktivität und Schübe werden Kortison und andere Medikamente eingesetzt. Die entzündeten Gewebe verheilen zwar unter der Therapie, aber dabei können Zellen absterben und ihre Funktion verlieren. So entstehen irreparable Organschäden, die mit der Erkrankungsdauer zunehmen, besonders wenn es nicht gelingt, die Erkrankung zur Ruhe zu bringen.
Diagnose auch bei Kindern und Jugendlichen schwierig
Viele der Symptome eines SLE sind unspezifisch, das heißt sie kommen auch bei vielen anderen Erkrankungen vor und sind nicht wegweisend für den SLE. Das macht es für (Kinder-)Ärzt*innen im Alltag sehr schwierig, die richtige Diagnose zu stellen. Oft dauert es einige Monate, bis klar ist, dass es sich um Lupus handelt, und erst dann kann mit der richtigen SLE-Behandlung begonnen werden. Diese Therapie-Verzögerung kann gerade für Kinder und Jugendliche kritisch sein, weil dadurch wichtige Zeit verloren geht und sich möglicherweise schon erste Organschäden entwickeln, bevor die Diagnose überhaupt gestellt wurde.
Bei Erkrankung in der Kindheit sind Verlauf und Organbeteiligungen generell schwerer
Die Gründe dafür sind noch nicht gut entschlüsselt. Folgende Unterschiede gegenüber Erwachsenen mit SLE wurden bei Kindern und Jugendlichen mit Lupus beobachtet:
jSLE - Krankheitslast und Lebensqualität
Der SLE hat einen negativen Einfluss auf die gesundheitsbezogene Lebensqualität betroffener Menschen – ganz egal, wie alt sie sind. Fachleute sprechen von der gesundheitsbezogenen Lebensqualität („HRQoL“, Health-Related Quality of Life), wenn sie nicht nur Aussagen zum individuellen Gesundheitszustand von Patient*innen treffen, sondern auch psychische und soziale Dimensionen betrachten und insbesondere die subjektive Wahrnehmung durch Patientin/Patient heranziehen.1 Junge Patient*innen berichten von einer schlechteren gesundheitsbezogenen Lebensqualität als die Normalbevölkerung, selbst dann, wenn ihr Lupus gut kontrolliert ist und wenig Organschäden vorliegen.
Der jSLE wirkt sich auf die Aktivitäten des täglichen Lebens und die gesamte Lebensführung aus. Oft werden Schultage verpasst und die gesamte Leistungsfähigkeit sinkt – das Pensum ist dann kaum noch zu bewältigen. Kinder und Jugendliche mit jSLE leiden an Fatigue (mehr dazu hier), Schmerzen, Angst, Depressionen und einer eingeschränkten sozialen und physischen Funktionsfähigkeit.
- Insbesondere die Fatigue mit bis zu 65 % ist ein häufiges Symptom, das die jungen Patient*innen sehr einschränken kann.
- Bei etwa 40 % der Betroffenen schränken Schmerzen die Lebensqualität ein.
- Die körperliche Leistungsfähigkeit ist bei Kindern und Jugendlichen noch mehr betroffen als bei Erwachsenen mit SLE.
- Etwa 30-40 % der Kinder/Jugendlichen entwickeln eine Symptomatik von Angst und/oder Depression. Das muss man immer im Auge behalten und wirklich ernst nehmen.
Oft ist mehr als eine rein medizinische Betreuung sinnvoll – die Ärzt*innen können in dieser Hinsicht gut beraten und Anlaufstellen für eine psychologische Mitbetreuung vermitteln.

Auswirkungen auf soziale Kontakte und die Erwartungen ans Leben
Patient*innen mit jSLE leiden zum Teil unter der Isolation von Freunden und berichten aufgrund von Hautveränderungen oder einer Gewichtszunahme durch die Medikamente (z. B. Kortison) eine Befangenheit wegen ihres Aussehens, was ihr Selbstvertrauen beeinträchtigen kann. Gefühle von Verwirrung und Frustration sowie Unsicherheit hinsichtlich ihrer Langzeit-Prognose sind nicht selten. Dementsprechend ist ihr Empfinden oft, dass die Krankheit ihre persönlichen Hoffnungen und den beruflichen Lebensweg einschränkt.
Belastung auch bei ruhigem Lupus
Man weiß, dass die psychischen Aspekte und insbesondere die Fatigue nicht immer mit der Lupus-Aktivität einhergehen. Selbst bei einem gut eingestellten, ruhig verlaufenden Lupus können Ängste, Depressionen und eine Fatigue weiter bestehen. Deshalb muss die Therapie oft über die medikamentöse Behandlung der Lupus-Symptome hinausgehen.
Besonderheiten in der Therapie
Der cSLE/jSLE ist eine chronische Erkrankung ohne Heilung, und die Verläufe sind bei Kindern und Jugendlichen oft schwerer als bei Erwachsenen mit Lupus. Umso wichtiger ist es, so früh wie möglich mit einer individuellen, strukturierten und konsequenten Lupus-Therapie zu beginnen. Die Krankheit muss möglichst schnell bestmöglich beruhigt werden, damit das Risiko für zunehmende, irreparable Organschäden möglichst gering ist.
Die zur Verfügung stehenden Therapie-Optionen sind besonders beim jSLE limitiert. Die Therapie-Möglichkeiten wurden meist nicht gezielt bei Kindern und Jugendlichen untersucht. Einige der Medikamente sind für Kinder und Jugendliche gar nicht offiziell zugelassen. Falls doch, sind es überwiegend unspezifische und sehr alte Zulassungen, die Kinder nicht explizit ausschließen. Inzwischen werden auch drei modernere Medikamente aus der Klasse der Biologika beim jSLE eingesetzt – eines davon ist für den Einsatz bei Kindern und Jugendlichen offiziell zugelassen, die anderen nicht (mehr zu Biologika an sich lesen Sie hier). Grundsätzlich werden dieselben Medikamente eingesetzt wie bei Erwachsenen. Zum Teil müssen bei Kindern und Jugendlichen aber besondere Begleiterscheinungen und Nebenwirkungen beachtet werden.
Wie bei den Erwachsenen ist die Therapie des jSLE sehr komplex und individuell, zugleich ist sie weniger standardisiert. Für Erwachsene gibt es inzwischen viele offizielle und strukturierte Empfehlungen zum Therapie-Management, die als guter Leitfaden dienen. Für Kinder/Jugendliche trifft das weit weniger zu, da es kaum entsprechende Daten aus Studien gibt. Es gibt zwar einige Empfehlungen für Kinder und Jugendliche. Oft aber muss in Ermangelung spezifischer Vorgaben beim jSLE auf die Erwachsenen-Kriterien und -Empfehlungen zurückgegriffen werden. Was die jSLE-Therapie noch komplexer macht: Kinder und Jugendliche befinden sich in ihrer physischen, mentalen und psychosozialen Entwicklungsphase. Die Nebenwirkungen der Medikamente können noch ganz andere Folgen haben – wie zum Beispiel Wachstumsstörungen. Außerdem brauchen Patient*innen mit jSLE oft höhere Dosierungen von Kortison und immunsuppressiven Medikamenten, um die Krankheit zur Ruhe zu bringen.
Ansatzpunkte der Behandlung
Die Therapieziele und Behandlungsstrategien sind für Kinder & Jugendliche und Erwachsene weitgehend identisch – sie werden bestimmt durch die individuelle Organbeteiligung und die Aktivität der Krankheit. Ausgehend von einer gemeinsamen Entscheidung von Ärzt*in, Patient*in und ggf. den Eltern/Erziehungsberechtigten werden die Therapieschritte abgestimmt: Die Behandlung erfolgt immer auf das Ziel einer ruhenden Erkrankung hin („Treat-to-Target-Prinzip“). Mehr zu den möglichen Medikamenten liest du hier. Es geht immer darum, die Krankheit bestmöglich zu beruhigen.
- Auch beim jSLE wird in allen Altersgruppen grundsätzlich eine Behandlung mit einem Antimalariamittel (Hydroxychloroquin) empfohlen, die Maximal-Dosis ist nur etwas höher. Wie bei Erwachsenen ist das beim jSLE eine dauerhafte Therapie, die viele bewiesene positive Effekte hat.
- Kortison-Präparate sind auch bei Kindern und Jugendlichen die einzigen Medikamente, die wirklich schnell entzündungshemmend wirken und deshalb meist unverzichtbar sind. Sie werden beim jSLE oft in höheren Dosierungen eingesetzt als bei Erwachsenen. Die Dosis muss wegen des niedrigeren Körpergewichts und des Risikos von Nebenwirkungen in der Wachstumsphase individuell berechnet werden. Für eine Dauertherapie sollte die Dosis so gering wie möglich sein und wo immer möglich darauf verzichtet werden.
- Bei unzureichendem Ansprechen auf Hydroxychloroquin werden in jeder Altersgruppe je nach Krankheitsschwere und Organbeteiligungen dieselben immunsuppressiven Medikamente oder Biologika wie bei Erwachsenen eingesetzt.
Therapietreue bei Kindern und Jugendlichen besonders wichtig
Ärzt*innen nennen Therapietreue auch Adhärenz. Eine gute Adhärenz besteht, wenn die Medikamente wie verordnet regelmäßig eingenommen werden. Das ist wichtig, denn die Therapie baut schrittweise aufeinander auf. Ein anderes oder auch ein zusätzliches Präparat wird nur dann eingesetzt, wenn die Ärzt*in feststellt, dass die bisherigen nicht oder nicht gut genug wirken. Dabei geht die Ärzt*in davon aus, dass alle Medikamente wie verordnet eingesetzt wurden. Wurde das Medikament jedoch gar nicht regelmäßig genommen, wissen Ärzt*innen nicht, ob es nicht doch wirken würde. So kann es passieren, dass ohne wirklichen Grund ein stärkeres Präparat verordnet wird, für das vielleicht auch schwerere Nebenwirkungen in Kauf genommen werden.
Mit Ärztin/Arzt ehrlich über die Medikamente sprechen
Deshalb steht an dieser Stelle der eindringliche Rat, immer mit den Ärzt*innen darüber zu sprechen, wenn man ein Medikament nicht nehmen oder austauschen will. Gerade bei fürsorglichen Eltern, die ihren Kindern Nebenwirkungen ersparen wollen, und noch mehr bei Jugendlichen, die lieber gar nicht krank sein wollen, ist die Versuchung groß, ein Medikament einfach mal wegzulassen.
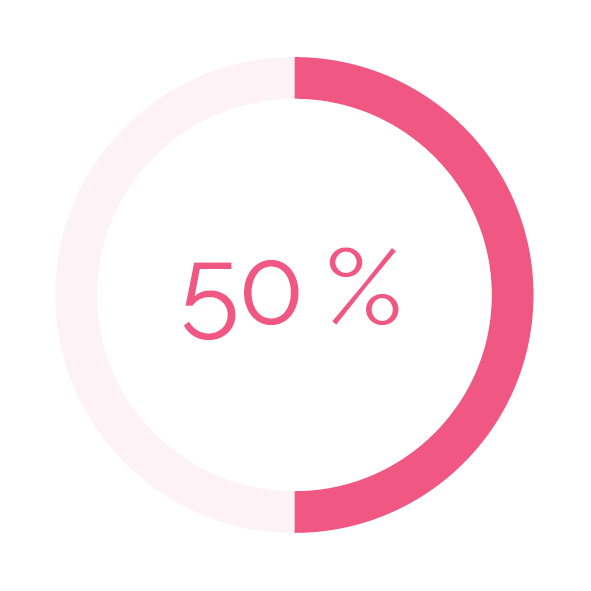
Es ist inzwischen bekannt, dass bis zu 50 % der Lupus-Patient*innen ihre Medikamente nicht regelmäßig nehmen. Das ist wirklich riskant und kann einen neuen Krankheitsschub auslösen.
jSLE – Prognose, Ansatzpunkte und Versorgung in Deutschland
Bei juvenilem SLE tritt eine höhere Krankheitsaktivität auf, bleibende Organschäden können schon früh entstehen, kritische Organe, wie Nieren oder ZNS (z. B. Gehirn), sind häufiger beteiligt: Dies hat zur Folge, dass die Gesamt-Prognose bei Kindern und Jugendlichen mit jSLE schlechter ist, als wenn die Erkrankung erst im Erwachsenen-Alter auftritt. Eine Lupus-Erkrankung kann heute noch tödlich verlaufen, z. B. durch schwere Organbeteiligungen oder Infektionen (zu Infektionsschutz und Prävention lesen Sie mehr hier). Hier spielt die langfristige Kortison-Gabe eine relevante Rolle.
Beruhigung der Erkrankung oberstes Behandlungsziel
Gerade bei diesen besonders gefährdeten jungen Patient*innen ist es umso wichtiger, sie wirklich früh und gut zu behandeln. Das Ziel ist die so genannte „Remission“, ein Zustand, in dem die Krankheit vollkommen ruht und keine Lupus-Symptome mehr bestehen und in dem bestenfalls auch (fast) ganz auf Kortison-Präparate verzichtet werden kann. Das frühe Erreichen einer Remission kann die Krankheits-Prognose für das spätere Leben entscheidend verbessern. Das ist bei einer im Kindesalter beginnenden, chronischen SLE-Erkrankung von großer Bedeutung. Die Devise muss lauten: Nicht lockerlassen und mit der Ärzt*in gemeinsam und konsequent auf dieses Ziel hinarbeiten.
Mutmachgeschichten
So schwer es für Kinder und Jugendliche sein mag, an SLE zu erkranken, und für ihr Umfeld, damit umzugehen, so wichtig ist es auch, von anderen Betroffenen Positives zu erfahren. Das kann in Selbsthilfegruppen passieren (mehr dazu hier) oder an dieser Stelle durch Mut machende Geschichten:

Ich bin Kerstin und Mutter einer Tochter, die schon im Kindergartenalter an Lupus erkrankte. Ich möchte anderen Eltern helfen, über die schweren Zeiten zu kommen, bis man ein neues Gleichgewicht mit dem Lupus gefunden hat.
Gute Therapieergebnisse für Deutschland.
Die „Rheumatologische Kinder-Kerndokumentation“ untersucht jährlich die Versorgung von Kindern und Jugendlichen mit jSLE. Die Daten zeigen guten Therapieergebnisse, denn die meisten Betroffenen erreichen eine sehr niedrige Krankheitsaktivität.
Wir bedanken uns bei Frau Prof. Dr. Kirsten Minden (Charité – Universitätsmedizin Berlin und Deutsches Rheuma-Forschungszentrum Berlin) für die fachliche Unterstützung bei diesem Kapitel.
NP-DE-LPU-WCNT-220026, Nov22
Die LupusCheck-Expert*innen

Dr. med. Johanna Mucke
Oberärztin,
Rheumazentrum Ruhrgebiet, Herne

PD Dr. med. Johannes Knitza
Oberarzt,
Universitätsklinikum Gießen & Marburg

Dr. Carolin Tillmann
Institut für Erziehungswissenschaft
Arbeitsbereich Sozial- und
Rehabilitationspädagogik,
Philipps-Universität Marburg

PD Dr. med. Martin Krusche
Oberarzt,
Universitätsklinikum
Hamburg-Eppendorf

Prof. Dr. med. Julia Weinmann-Menke
Leiterin des Schwerpunkts Nephrologie
und Nierentransplantation,
Johannes Gutenberg-Universität Mainz
